Streptokokken sind kugelige, in Pärchen oder Ketten angeordnete Bakterien, die überwiegend zur normalen Flora unserer Haut und Schleimhaut gehören und auch bei vielen anderen Säugetieren vorkommen. Das klingt zunächst beruhigend, es scheint ja normal zu sein, dass man von Streptokokken umgeben ist. Der Schein trügt, denn einige der Streptokokken sind hochpathogene Krankheitserreger und können verschiedene Erkrankungen auslösen, die nicht immer harmlos verlaufen müssen
Streptokokken – eine Großfamilie unter den Bakterien
Unter den Bakterien sind die Streptokokken eine Großfamilie, zu der mehrere Hundert Mitglieder gehören, die teilweise geheimnisvolle Eigennamen wie Streptococcus pyogenes, Streptococcus equisimilis, Streptococcus sanguis, Streptococcus salivarius, Streptococcus pneumoniae usw. tragen. Allein vom Stamm des Streptococcus pneumoniae, kurz Pneumokokkus genannt, sind wiederum über 80 verschiedene Subtypen bekannt, was die große Zahl an verschiedenen Streptokokken erklärt.
Mikrobiologen klassifizieren die Streptokokken nach verschiedenen Eigenschaften. Einige Streptokokken besitzen Substanzen, die sogenannten Hämolysine, mit denen sie in der Lage sind, Erythrozyten zu zerstören, ein Vorgang, der als Hämolyse bezeichnet wird. Züchtet man Streptokokken auf bluthaltigen Nährböden an, kann man ein unterschiedliches Hämolyseverhalten beobachten:
- α-Hämolyse bedeutet, dass die Bakterienkolonien auf dem Nährboden von einer grünen Zone umgeben werden, was zu der Bezeichnung „vergrünende“ Streptokokken geführt hat und bedeutet, dass eine unvollständige Zerstörung der Erythrozyten stattgefunden hat. Es sind also noch funktionstüchtige Blutkörperchen vorhanden. Die grünliche Farbe ist auf Abbauprodukte des Hämoglobins zurückzuführen.
- β-Hämolyse heißt, die Kolonien sind von einem klaren bis leicht gelblichen Hof umgeben, der auf die Zerstörung aller Erythrozyten hinweist.
- γ-Hämolyse bedeutet, es hat überhaupt keine Hämolyse stattgefunden.
Die Unterteilung der Streptokokken nach ihrem Hämolyseverhalten hat praktische Gründe. Vergrünende α-Streptokokken gehören mit Ausnahme der Pneumokokken zur normalen Schleimhautflora des Menschen, können aber unter bestimmten Umständen Erkrankungen auslösen. Die meisten β-hämolysierenden Streptokokken hingegen sind pathogene Krankheitserreger und besitzen noch ein zusätzliches Merkmal, das eine weitere molekularbiologische Unterteilung erlaubt. Innerhalb der Bakterienwand befindet sich eine Kohlenhydratverbindung, das C-Polysaccharid, das als Antigen fungiert und im menschlichen Körper die Produktion von Antikörpern stimuliert. Da das C-Polysaccharid von Streptokokkus zu Streptokokkus unterschiedlich ist, werden rund 20 verschiedene Subtypen an β-hämolysierenden Streptokokken unterschieden, die die Bezeichnung A bis H und K bis V tragen. Die Klassifizierung geht auf die amerikanische Biologin Rebecca C. Lancefield zurück und wird daher als Lancefield-Klassifikation bezeichnet.
β-hämolysierende Streptokokken als Krankheitserreger
Von den Subtypen der β-hämolysierenden Streptokokken besitzen die Serogruppen A und B die größte medizinische Bedeutung, denn sie können eine Vielzahl unterschiedlicher Erkrankungen auslösen.
Streptokokken der Serogruppe A (Streptococcus pyogenes) sind typische Eitererreger und zählen zu den häufigsten bakteriellen Krankheitserregern im Kindesalter. Die Bakterien sind in der Lage, ein beträchtliches Spektrum an Erkrankungen hervorzurufen, wozu die zu Angina tonsillaris, Entzündungen der Rachenschleimhaut (Pharyngitis), eitrige Hautentzündungen wie Erysipel und Phlegmone gehören, aber auch lebensbedrohliche Blutvergiftungen und toxinbedingte Erkrankungen wie Scharlach.
Hat man die Infektion mit Bakterien der Serogruppe A überstanden, können die Bakterien nachkarten und immunologisch bedingt zu einem rheumatischen Fieber und schweren Nierenerkrankungen führen. Auch Streptokokken der Serogruppe B (Streptococcus agalactiae) können beim Menschen eitrige Entzündungen und Blutvergiftungen auslösen. Besonders gefürchtet sind unter der Geburt auf Neugeborene übertragene Infektionen, die zu lebensbedrohlicher Meningitis und Sepsis führen können.
YOUTUBE: Streptokokken – eine vernachlässigte Epidemie (www.youtube.com/watch?v=VzaFPDQDSM0)
Angina tonsillaris – Halsschmerzen durch Streptokokken A
Der einzige natürliche Wirt der A-Streptokokken ist der Mensch, bei dem sie überwiegend auf der Rachenschleimhaut vorkommen, weshalb die Erkrankungen meist durch Tröpfcheninfektion übertragen werden (siehe Tröpfcheninfektion Übertragung). Die Übertragung durch Staub, Hautkontakt, Nahrungsmittel und Wasser ist möglich, dürfte aber zur Ausnahme gehören, da die A-Streptokokken gegen äußere Einflüsse wenig resistent sind und nach wenigen Tagen an der frischen Luft ihre Infektiosität deutlich abklingt.
Säuglinge zeigen die niedrigste Erkrankungsrate an A-Streptokokken, auch Kleinkindern unter 3 Jahren erkranken selten an ihnen. Im Vorschulalter können die Erreger allerdings häufiger zu eitrigen Hautinfektionen führen und zwischen dem 5. und 15. Lebensjahr ist die Angina tonsillaris mit der häufigste Grund, den Haus- oder Kinderarzt aufzusuchen. Eitrige Hautinfektionen treten vornehmlich zur warmen Jahreszeit auf und können durch kleine Hautverletzungen oder Insektenstiche, an den herum gekratzt wird, ausgelöst werden, gelegentlich spielen auch Hygienemängel eine Rolle. Die Streptokokkenangina und -pharyngitis entwickelt sich gerne in der typischen Erkältungszeit Winter/Frühling. Meist entsteht sie auf dem Boden einer Virusinfektion, auf die die Streptokokken als bakterielle Superinfektion aufspringen.
Nach einer Angina tonsillaris können die Erreger noch monatelang die Rachenschleimhaut besiedeln, allerdings geht hiervon nur eine geringfügige Infektionsgefahr aus. Die Hauptinfektionsquelle für die Tröpfcheninfektion sind die frisch Erkrankten, was in Gemeinschaftseinrichtungen, in denen viele Menschen auf engem Raum beieinander sind, zum Problem werden kann. Insbesondere der Aufenthalt in geschlossenen Räumen bei nasskaltem Wetter oder schweißtreibende Aktivitäten in einer Turn- oder Sporthalle können die Verbreitung von A-Streptokokken begünstigen. Eine potenzielle Infektionsquelle sind auch Krankenhausmitarbeiter, die als Erreger tragende Ärzte oder Pflegekräfte Streptokokken übertragen können.
Nach WHO-Angaben erkranken etwa 15% der Schulkinder und 5–10% der Erwachsenen jährlich an einer Angina tonsillaris, deren Krankheitsverlauf erheblich variieren kann. Neben leichten Verläufen, die eher einer Erkältung ähneln, die mit Halsschmerzen und Schluckbeschwerden und etwas Fieber einhergeht, gibt es schwere, hoch fieberhafte Formen mit Kopf- und Bauchschmerzen, Erbrechen und schwerem Krankheitsgefühl. Typisch sind Eiterstippchen auf den Gaumenmandeln. Wer keine Mandeln mehr hat, entwickelt eine Pharyngitis.
Auch ohne spezielle Behandlung klingt eine Streptokokkenangina innerhalb von 3 bis 5 Tagen wieder ab, Komplikationen wie Mittelohr-, Nasennebenhöhlenentzündung und Tonsillenabszesse sind eher die Ausnahme. Die Ansteckungsgefahr nach abgeklungener Angina tonsillaris kann bis zu 2 Wochen anhalten. Prinzipiell kann eine Angina tonsillaris mit Penicillin G behandelt werden, gegen die die Erreger der Angina tonsillaris es selbst innerhalb der letzten 50 Jahre nicht geschafft haben, Resistenzen auszubilden. Eine Penicillinbehandlung hat allerdings keinen nennenswerten Vorteil, der Krankheitsverlauf wird nicht wesentlich beeinflusst und auch die seltenen Komplikationen der Angina tonsillaris können damit nicht sicher verhindert werden. Und da eine Angina tonsillaris nicht immer zweifelsfrei von einer virusbedingten Tonsillitis unterschieden kann und diese nicht auf Antibiotika anspricht, empfehlen die Leitlinien medizinischer Fachgesellschaften, auf eine Penicillinbehandlung zu verzichten. Stattdessen sollte man sich auf eine Symptomlinderung mit Paracetamol oder Ibuprofen und Lutschtabletten gegen Halsschmerzen beschränken.
Scharlach – Himbeerzunge und Ausschlag durch Streptokokken A
Die klassische Scharlacherkrankung ist heutzutage selten geworden. Sie beginnt plötzlich mit hohem Fieber, oft auch mit Erbrechen und Kopfschmerzen und einem schweren Krankheitsgefühl. Die Rachenschleimhaut ist gerötet und auf den Tonsillen bilden sich Eiterstippchen wie bei der Angina tonsillaris. Typisch für den Scharlach ist die zunächst weißlich belegte Zunge, die nach 3-4 Tagen dick geschwollen sowie vorne und seitlich hochrot verfärbt ist, was zu dem Namen „Himbeerzunge“ geführt hat. Bereits in den ersten Krankheitstagen entwickelt sich ein juckender Hautausschlag, der den ganzen Körper betreffen kann mit Ausnahme von Nasen-, Oberlippen- und Kinnpartie, hier bleibt die Haut auffallend blass. Der Hautausschlag verschwindet nach einigen Tagen, die Haut fängt an sich zu schuppen, was besonders an den Händen und Füßen auffällt. In äußerst seltenen Fällen kann es zu einem lebensbedrohlichen „toxischen Scharlach“ kommen, der zu Schleimhautblutungen, Hirnbeteiligung und Myokarditis führen kann. Dennoch sollte man bei einer Scharlacherkrankung nicht in Panik ausbrechen, denn in der Regel verlaufen Scharlacherkrankungen relativ mild und klingen problemlos ab.
Mehr zum Thema im Web
- Ratgeber des Robert Koch Instituts zu Streptococcus pyogenes für Ärzte
B-Streptokokken – Gefahr für Neugeborene
B-Streptokokken kommen bei Tieren vor, beim Menschen besiedeln sie den Urogenital- und Magen-Darm-Trakt und besitzen im Gegensatz zu den A-Streptokokken eine gewisse Resistenz gegen Umwelteinflüsse. β-hämolysierende Streptokokken der Serogruppe B können für Neugeborene ein Risiko während der Geburt darstellen, denn 40 % aller Schwangeren sind asymptomatische Trägerinnen von B-Streptokokken und können ihre Kinder während einer vaginalen Entbindung mit den Streptokokken infizieren, was allerdings auch durch die Hände der Geburtshelfer passieren kann. In den meisten Fällen bleibt das für die Neugeborenen folgenlos, kann aber auch zu Sepsis, Meningitis oder Pneumonie führen. Die Erkrankungen können innerhalb der ersten Tage nach der Geburt auftreten, aber auch Erkrankungsfälle nach mehreren Monaten kommen vor.
Risikofaktoren für die Entwicklung dieser für die Kinder dramatischen Erkrankungen sind ein vorzeitiger Blasensprung und Frühgeburten. Es besteht jedoch die Möglichkeit, derartige Fälle zu verhindern, indem bei Schwangeren Abstriche im Vaginal- und Dammbereich abgenommen und diese auf Streptokokken untersucht werden. Im positiven Fall sollten die werdenden Mütter kurz vor der Entbindung ein Antibiotikum einnehmen, um die Streptokokken zu eliminieren. Auch für Erwachsene können B-Streptokokken gefährlich werden und zu Meningitis, Pneumonie, Knochenentzündungen, eitrigen Hauterkrankungen und Mittelohrentzündungen führen.
Vor Streptokokken ist keiner sicher
Die Möglichkeiten, sich gegen eine Streptokokkeninfektion zu schützen, sind begrenzt. Ideal wären Impfungen, deren Entwicklung aufgrund der Vielzahl an Streptokokkensubtypen bisher nicht möglich ist. Es existieren allerdings zwei Impfungen mit zuverlässigem Schutz gegen Pneumokokken und Meningokokken, die bereits im Säuglingsalter durchgeführt werden können und auch für Erwachsene sinnvoll sind. Der Impfschutz sollte daher in regelmäßigen Abstand durch den Hausarzt überprüft und ggf. aufgefrischt werden. Insbesondere Menschen, deren Immunsystem durch andere Erkrankungen geschwächt ist, sollen von den Impfungen profitieren.
Impfmuffel sollten sich vor Auslandsreisen, insbesondere in (sub-)tropische Länder mit bedenklichen hygienischen Zuständen, über die Impfmöglichkeiten informieren. Die Impfkommission des Robert-Koch-Instituts in Berlin empfiehlt für Reisende in Hochrisikogebiete wie in den zentralafrikanischen Meningitisgürtel und nach Saudi-Arabien die Impfung gegen Meningokokken. Ein suffizienter Impfschutz trägt nicht nur zur Sicherheit des Geimpften bei. Da frisch Erkrankte eine der Hauptinfektionsquellen für Streptokokkenerkrankungen sind, scheiden geimpfte Personen als Überträger aus und können so auch ihre Umgebung vor Ansteckung schützen.
Schwangeren Frauen wird empfohlen, sich auf Streptokokken untersuchen zu lassen, damit kurz vor der Geburt evtl. vorhandene Streptokokken im Bereich des Geburtskanals eliminiert werden können.
Ansonsten ist gesunder Menschenverstand angebracht. In der nasskalten Jahreszeit sollten Menschenansammlungen in geschlossenen Räumlichkeiten nach Möglichkeit gemieden werden. Auch allgemeine Hygieneregeln wie sorgfältiges Händewaschen, Händedesinfektion bei Besuchen in Krankenhäusern oder Pflegeheimen und Desinfektion von scheinbar banalen Hautverletzungen können das Risiko einer Streptokokkeninfektion minimieren.
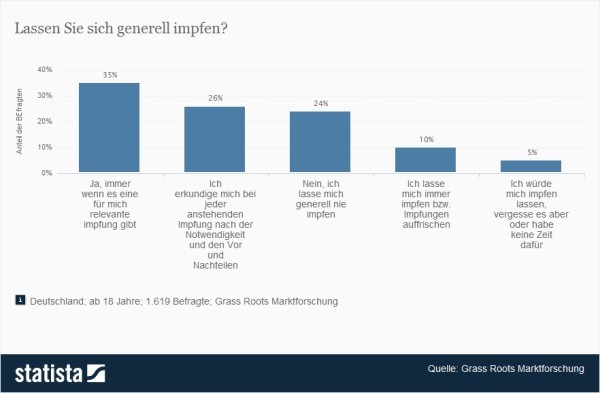
Statistik des Tages